Craniomandibuläre Dysfunktion (CMD) / Myoarthropathie des Kiefers
Was ist eine craniomandibuläre Dysfunktion?
Bei der craniomandibulären Dysfunktion, auch Myoarthropathie des Kiefergelenks genannt, handelt es sich um eine Funktionsstörung des gesamten Kausystems. Betroffen sind dabei sowohl die Kiefergelenke als auch die Kaumuskulatur sowie deren Zusammenspiel mit Zähnen und Zahnersatz.
Die Erkrankung manifestiert sich durch eine Vielzahl von Symptomen, die über reine Kieferbeschwerden hinausgehen können:
- Schmerzen im Bereich der Kiefergelenke und Kaumuskulatur
- Kiefergelenkgeräusche (Knacken, Reiben, Knirschen)
- Eingeschränkte Mundöffnung und Kieferbeweglichkeit
- Fehlbiss und Okklusionsstörungen
- Ausstrahlende Schmerzen im Kopf-, Nacken- und Schulterbereich
- Ohrenschmerzen, Tinnitus und Schwindel
- Gesichtsneuralgien und Spannungskopfschmerzen

Schmerzen durch CMD
Häufigkeit und Verteilung von Kiefergelenkserkrankungen
Die CMD ist nach Rückenschmerzen die zweithäufigste Erkrankung des Bewegungsapparates. Aktuelle Studien zeigen, dass ein erheblicher Teil der Bevölkerung betroffen ist:
- Etwa 10-15% der erwachsenen Bevölkerung leiden unter behandlungsbedürftigen CMD-Symptomen
- Nur etwa 12% der Menschen sind vollständig frei von jeglichen CMD-Anzeichen
- Frauen sind deutlich häufiger betroffen als Männer (Verhältnis etwa 3:1)
- Die Prävalenz steigt während des Übergangs von der Kindheit zur Adoleszenz
- Bei Kindern können bereits früh CMD-Symptome nachweisbar sein, wobei in einigen Studien bis zu 77,8% der untersuchten Kinder drei oder mehr Symptome aufwiesen
Ursachen der CMD
Die Ätiologie der CMD ist multifaktoriell. Zu den wichtigsten Faktoren zählen:
Funktionelle Faktoren
- Zähneknirschen (Bruxismus) und Pressen
- Fehlstellungen von Zähnen und Kiefern
- Unphysiologische Okklusion (Fehlbiss)
- Störungen im neuromuskulären System
Strukturelle Faktoren
- Degenerative Gelenkerkrankungen (Arthrose)
- Diskusverlagerungen im Kiefergelenk
- Wachstumsstörungen oder angeborene Fehlbildungen
- Traumatische Verletzungen der Kiefergelenke
Psychosoziale Faktoren
- Chronischer Stress und psychische Belastungen
- Angststörungen und Depressionen
- Somatoforme Schmerzstörungen
CMD und Zahnersatz/Implantate
Der Zusammenhang zwischen CMD und zahnärztlichem Ersatz ist von besonderer Relevanz:
Auswirkung von CMD auf Implantatversorgungen
- Erhöhte Belastung der Implantate durch Bruxismus kann zu Implantatlockerung, Implantatbrüchen, Schraubenfrakturen oder Brüche der Aufbauteile (Abutments) führen.
- Fehlende physiologische Dämpfung bei Implantaten im Vergleich zu natürlichen Zähnen kann CMD-Symptome verstärken
- Verschleißerscheinungen an Implantataufbauten und Suprakonstruktionen
Einfluss von Zahnersatz auf CMD
- Nicht optimal eingestellte Okklusion bei Kronen, Brücken oder implantatgetragenem Zahnersatz kann eine CMD auslösen oder verstärken
- Zu hohe oder zu niedrige vertikale Bisshöhe bei prothetischen Versorgungen
- Unzureichende Berücksichtigung der neuromuskulären Funktionsparameter bei der Implantatplanung
Besonderheiten bei der Implantatversorgung von CMD-Patienten
- Notwendigkeit einer umfassenden CMD-Diagnostik vor Implantatversorgung
- Funktionsanalytische Planung der Implantatpositionen und -aufbauten
- Gegebenenfalls vorherige CMD-Therapie zur Stabilisierung des Kausystems
- Individualisierte Schutzschienen zum Schutz der Implantatversorgung
IMPLANTAT-SPEZIALISTEN IN IHRER NÄHE
Diagnostik der Myoarthorpathie
Die Diagnostik einer CMD erfordert ein systematisches Vorgehen:
Klinische Untersuchung
- Umfassende Anamnese und Erhebung einer Schmerzgeschichte
- Manuelle Funktionsanalyse der Kiefergelenke und Kaumuskulatur
- Beurteilung von Kiefergelenkgeräuschen und Bewegungseinschränkungen
- Okklusionsanalyse und Überprüfung der Zahnkontakte
Instrumentelle Verfahren
- Elektronische Bewegungsaufzeichnung (Axiographie)
- Okklusale Druckmessung (T-Scan)
- Elektromyographie der Kaumuskulatur
- Bildgebende Verfahren: Panoramaröntgen, Magnetresonanztomographie (MRT), Computertomographie (CT)
Standardisierte Diagnostikverfahren
Die Verwendung von etablierten Diagnosekriterien wie den „Diagnostic Criteria for Temporomandibular Disorders“ (DC/TMD) wird empfohlen, um eine systematische und vergleichbare Diagnostik zu gewährleisten.
Therapie der Craniomandibulären Dysfunktion
Die Behandlung der CMD folgt einem multimodalen Konzept, das individuell an den Patienten angepasst wird:
Konservative Therapie (Basistherapie)
- Aufklärung und Beratung des Patienten
- Physiotherapie und manuelle Therapie
- Entspannungstechniken und Stressmanagement
- Medikamentöse Therapie (Schmerzmittel, Muskelrelaxantien)
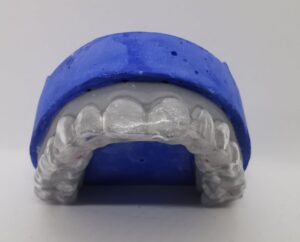
Aufbissschiene zur Behandlung einer CMM / Myoarthorpathie
Okklusale Therapie der CMD
- Okklusionsschienen (Aufbissschienen) zur Entlastung der Kiefergelenke
- Selektives Einschleifen zur Harmonisierung der Okklusion
- Anpassung von vorhandenem Zahnersatz
Implantatspezifische Maßnahmen
- Anpassung der Implantatprothetik zur optimalen Kraftverteilung
- Materialwahl bei Implantataufbauten und Suprakonstruktionen (z.B. dämpfende Eigenschaften)
- Implantatgetragene Schienen zur Stabilisierung der Kieferrelation
Erweiterte Therapieansätze
- Akupunktur und Lasertherapie
- Biofeedback-Verfahren
- Kognitive Verhaltenstherapie
- In seltenen Fällen: kieferchirurgische Eingriffe
Prävention und Nachsorge
Zur Vorbeugung einer CMD und zum Schutz von Implantaten sind folgende Maßnahmen empfehlenswert:
- Regelmäßige zahnärztliche Kontrollen mit Überprüfung der Okklusion
- Frühzeitige Behandlung von Zahnfehlstellungen
- Nächtliche Schutzschienen bei Bruxismus
- Stressmanagement und Entspannungstechniken
- Bewusstes Vermeiden von Fehlhaltungen und Parafunktionen
Wann sollten Sie einen Spezialisten aufsuchen?
Folgende Symptome sollten Sie veranlassen, einen auf CMD spezialisierten Zahnarzt aufzusuchen:
- Anhaltende Schmerzen im Kiefergelenksbereich
- Eingeschränkte Mundöffnung (weniger als 40 mm)
- Hör- und spürbare Kiefergelenkgeräusche
- Asymmetrische Kieferbewegungen
- Ausstrahlende Kopf- und Gesichtsschmerzen
- Probleme mit vorhandenem Zahnersatz oder Implantaten
implantate.com-Fazit
Die craniomandibuläre Dysfunktion ist ein komplexes Krankheitsbild, das eine ganzheitliche diagnostische und therapeutische Herangehensweise erfordert. Besonders bei der Planung und Durchführung von Implantatversorgungen ist eine sorgfältige Berücksichtigung funktioneller Aspekte unerlässlich, um langfristig stabile und beschwerdefreie Ergebnisse zu erzielen. Als Patient mit Zahnimplantaten oder geplanter Implantatversorgung sollten Sie bei CMD-Symptomen frühzeitig einen spezialisierten Zahnarzt konsultieren. Eine rechtzeitige Diagnose und Therapie kann nicht nur die Beschwerden lindern, sondern auch die Langlebigkeit Ihrer Implantatversorgung sichern.