Welche Erkrankungen im Mund sind ansteckend?
Es gibt einige ansteckende Krankheiten, die sich durch Bläschen und sonstige Irritationen im Mund bemerkbar machen können. Für manche Infektionen gehört die Manifestation im Mundraum zu den Leitsymptomen. Die meisten infektiösen Erkrankungen im Mundraum können zwar schmerzhaft sein, sind aber nicht gefährlich. Einige Infektionen (Pilzinfektionen, Zoster) treten nur bei allgemeiner oder lokaler Immunschwäche auf und sollten durchaus auch allgemeinmedizinisch abgeklärt werden..
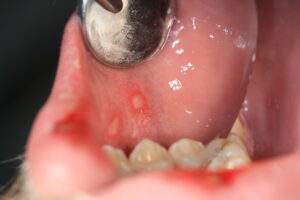
Eine der häufigsten Infektionskranheiten Im Mundraum: Herpes simplex
Welche Infektionskrankheiten zeigen sich im Mund?
Hat man sich im Mund eine Verletzung oder Verbrennung zugezogen, ist das schmerzhaft, aber nicht ansteckend. Auch nicht, wenn sich die Wunde entzündet. Aphten sind ebenfalls nicht auf andere übertragbar.
Anders ist es, wenn die Ursache der Entzündung keine Verletzung, sondern eine Infektion ist. Sind Wunden im Mund das Symptom eines Virus, kann man andere damit anstecken.
Übertragbare Infektionen, die sich über den Mund manifestieren können, sind:
- Herpes-Simplex-Virus-Typ-1 (z. B. Mundfäule/aphtöse Stomatitis),
- Varizella-Zoster Viren (Gürtelrose im Mund),
- Rachenentzündung (Pharyngitis),
- Hand-Fuß-Mund Krankheit,
- Syphilis,
- HIV/AIDS,
- Covid-19 (keine Verletzung, aber Verlust des Geschmackssinns)
| Krankheit | Ansteckend | Gefährlich | Impfung | Voller Schutz bei Impfung |
|---|---|---|---|---|
| Herpes-Simplex Typ 1 | ++ | +/- | + | +/- |
| Varizella-Zoster Virus | + | + | + | +/- |
| Rachenentzündung | +/- | - | - | - |
| Hand-Fuß-Mund Krankheit | +/- | - | - | - |
| Syphilis | + | + | - | - |
| HIV/Aids | + | ++ | -/+ | -/+ |
| Covid-19 | +/- | +/- | + | - |
Wunden im und um den Mund: Lippenherpes und Herpes-Aphten
Lippenherpes hat jeder schonmal gehört und viele haben mit den schmerzenden Bläschen auch schon selbst Bekanntschaft gemacht. Lippenherpes wird durch Herpes-Simplex-Viren vom Typ 1 verursacht. Das Virus ist hochansteckend und nach einer Infektion verbleiben die Herpesviren ein Leben lang im Körper. Bei geschwächtem Immunsystem, zum Beispiel durch Infekt oder Stress, können die schlummernden Herpesviren aktiv werden und akute Beschwerden verursachen. Bläschen auf der Lippe sind dabei nur eine Facette:
Herpes im Mund: Mundfäule (Stomatitis)
In den meisten Fällen erkranken Kleinkinder an der Mundfäule. Bevor es zu Symptomen im Mund kommt, fühlen sich Betroffene abgeschlagen. Fieber tritt plötzlich auf, begleitet von einem allgemeinen Krankheitsgefühl und geschwollenen Lymphknoten. Das Zahnfleisch ist rot, geschwollen und empfindlich. Im weiteren Verlauf bilden sich im Mund kleine Bläschen, die starke Schmerzen verursachen. Bläschen können
- auf der Mundschleimhaut,
- auf dem Zahnfleisch,
- im Rachen,
- am Gaumen und
- auf der Zunge vorkommen und sich entzünden. Seltener breiten sich die Bläschen über die Lippen, bis in die Nase und auf das Kinn aus.
Nach und nach platzen die eitrigen Bläschen auf und verursachen einen fauligen Mundgeruch, daher auch der Name „Mundfäule“.
Starke Schmerzen im Mund: Nahrungsaufnahme eingeschränkt
Neben eitriger, aufplatzender Bläschen können sich auch die Zungenpapillen entzünden. Das verursacht zusätzliche Schmerzen und kann das Sprechen und Schlucken erschweren. Da Kleinkinder in der Regel an Mundfäule erkranken, sollten Eltern während dieser Zeit die Flüssigkeits- und Nahrungsaufnahme ihres erkrankten Kindes besonders im Blick behalten.
(Wann) ist Mundfäule durch Herpesviren gefährlich?
- Es gibt Szenarien, in denen die sonst komplikationslos verlaufende Mundfäule gefährlich werden kann:
-Bei starker Allgemeinsymptomatik und Flüssigkeits- und Nahrungsmangel: Kleinkinder dehydrieren schneller, als Erwachsene. Nichts zu trinken kann schnell gefährlich werden. Auch wenn die Nahrungsaufnahme verweigert wird, ist das nicht förderlich für die Genesung. - Bei Immunschwäche
Hier kann es durch fehlende Immunabwehr z einer Ausbreitung im Köper kommen und zu einer - Verschleppung der Viren zu anderen Körperregionen
Wenn die ansteckende Flüssigkeit aus den Mundbläschen an andere Körperstellen gelangt, zum Beispiel durch Kratzen im Mund und anschließendem Reiben der Augen, kann es auch dort zu Entzündungen und Bläschenbildung kommen. Augen sind im speziellen für schwere Entzündungen gefährdet. - Bei Superinfektion
Nach Aufplatzen der Bläschen können sich die offenen Wunden durch Ansiedlung von Bakterien entzünden. Je nach Schwere der Infektion der Mundschleimhaut müssen Antibiotika zur Behandlung eingesetzt werden. - Durch Infektion des Gehirns bei Neugeborenen
Erkranken Neugeborene an der Mundfäule, zum Beispiel durch die Übertragung bei akutem Infekt von der Mutter auf das Kind, kann es durch eine Infektion zu einer Entzündung des Gehirns kommen. Man spricht von einer Herpes-Enzephalitis, die bleibende, schwere Schäden am Gehirn verursachen kann.
Wie wird Mundfäule behandelt? Muss man zum Arzt?
Es ist ratsam, bei Infekt den Arzt aufzusuchen. Zumal man in der Regel nicht einschätzen kann, ob bei einsetzendem Fieber eine bedrohliche oder behandlungsbedürftige Krankheit vorliegt. Bei Kleinkindern und besonders bei Neugeborenen werden Eltern sicherlich nicht zögern, den Kinderarzt zu konsultieren. Aktiv behandeln kann man die Mundfäule allerdings nicht. Symptome zu lindern ist möglich, betäubende Medikamente, zum Beispiel als Spray können in der Mundhöhle angewendet werden, um die Nahrungs- und Flüssigkeitsaufnahme schmerzfrei(er) zu gestalten. In Ausnahmefällen kann durch die Einnahme antiviraler Medikamente die Krankheitsdauer verkürzt werden.
Kann man Mundfäule vorbeugen?
Eine Impfung gibt es nicht und gegen Viren kann man nicht viel unternehmen. Man geht davon aus, dass rund 90% der Bevölkerung das Herpes-Simplex-Virus-Typ 1 in sich tragen. Ein gesundes Immunsystem unterdrückt Herpes-Viren erfolgreich, daher kommt es nicht bei jedem Infizierten zu Symptomen.
Varizella-Zoster Virus, Gürtelrose im Mund
Das Varizella-Zoster-Virus (VZV) gehört zur Gruppe der Herpes Viren. Es ist hochansteckend und die Viren verbleiben zeitlebens im Körper. Genau wie beim Herpes-Simplex-Typ 1, verursacht der VZV zwei klinische Krankheitsbilder: Windpocken (Varizellen) bei Erstinfektion, und Gürtelrose (Herpes Zoster) nach Reaktivierung der Viren. Eine Reaktivierung der Viren setzt ein geschwächtes Immunsystem voraus, daher erkranken oft ältere, gesundheitlich ohnehin angegriffene Menschen an Gürtelrose. Die Viren wandern entlang der Nerven nach außen an die Haut. Betroffene leiden schon unter Schmerzen, bevor das Hautareal sichtbar betroffen ist. Ein Zosterausbruch tritt typischerweise am Bauch auf, kann jedoch jede Stelle des Körpers befallen, so auch den Hals-Kopfbereich.
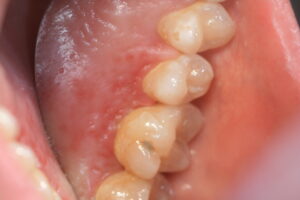
Typische gruppierte Schleimhautveränderungen bei einer Gürtelrose am Gaumen (Herpes zoster)
Allgemeine Symptome der Gürtelrose
Bei der Gürtelrose kommt es entlang des betroffenen Nerven zu einem asymmetrisch auftretenden blasig-nässenden und schmerzenden Ausschlag. Erste Anzeichen einer Zosterinfektion sind Abgeschlagenheit, ein allgemeines Krankheitsgefühl und eventuelles Fieber. Empfindungsstörungen, Berührungsempfindlichkeit bis hin zu starken Schmerzen der betroffenen Körperregion sind typische Symptome, noch bevor eine sichtbare Hautveränderung auftritt. Sobald es zu sichtbaren Knötchen und Bläschenbildung kommt, ist das Virus über den Inhalt der Bläschen ansteckend. Je nach Lokalisation der Gürtelrose kommt es neben starker Schmerzen zu weiteren Komplikationen, zum Beispiel führt Gürtelrose im Ohr zu Hörminderung, Schwindel und kann durch Befall des Gesichtsnerven zu einseitiger Gesichtslähmung führen (Fazialisparese). Eine Gürtelrose kann auch im Mund auftreten:
Zosterinfektion in der Mundhöhle
Eine Gürtelrose im Mund ist selten, aber sie kommt vor. Je nach betroffenem Nerven sind verschiedene Bereiche des Gesichts betroffen.
Eine Zosterinfektion im Mund kann sich äußern durch:
- Allgemeines Krankheitsgefühl,
- Fieber,
- (einseitiges) Wundgefühl, Brennen im Mund/am Gaumen,
- stark geröteter Gaumen (einseitig),
- strahlender Schmerz im Mundraum,
- typisches Zostermuster (nässender, blasiger Ausschlag) im Mund,
- Schluckstörungen,
- einseitige Ohrenschmerzen,
- einseitige Hörminderung,
- Schwindel,
- Geschmacksstörung,
- einseitige Gesichtslähmung
Wie lange dauert eine Gürtelrose?
Wie schnell und ob man die Symptome los wird, ist unterschiedlich: Es ist wichtig, eine Gürtelrose schnell zu behandeln. Eine Heilung ist zwar nicht möglich, die Therapie mit anti-viralen Medikamenten und Schmerzmitteln verhindert Folgeschäden und lindert Symptome. Ohne Komplikationen klingt die Zosterinfektion bei Erwachsenen nach etwa 2 bis 4 Wochen wieder ab. Probleme können aber durchaus länger bestehen, vor allem, wenn eine Therapie nicht rechtzeitig eingeleitet wurde. Besonders ältere Menschen können nach einer schweren Zosterinfektion dauerhaft unter Problemen wie einer einseitigen Gesichtslähmung leiden.
Höheres Risiko für Gürtelrose bei Vorerkrankung
Ein geschwächtes Immunsystem begünstigt die Reaktivierung von Varicella-Zoster-Viren. Liegen Grunderkrankungen vor, wie zum Beispiel Diabetes mellitus, Morbus Crohn und HIV, besteht ein erhöhtes Risiko, eine Gürtelrose zu entwickeln.
Kann man Herpes Zoster vorbeugen?
Vor dem Virus selbst kann man sich nicht schützen, es gibt jedoch einen Impfstoff gegen Gürtelrose. Die Kosten für die Zoster-Impfung werden von den gesetzlichen Krankenkasse übernommen.
Rachenentzündung (Pharyngitis)
Bei der Pharyngitis handelt es sich um eine schmerzhafte Entzündung der Rachenschleimhaut. Sie gehört zu den häufigsten Erkrankungen im Hals-Nasen-Ohren-Bereich. Oft tritt die Rachenentzündung im Rahmen einer Erkältung auf, es liegen die typischen Erkältungssymptome vor, wie Abgeschlagenheit, Gliederschmerzen, Fieber. Halsschmerzen, ein geröteter Rachen und geschwollene Lymphknoten sind typisch für eine Pharyngitis. Auslöser können Erkältungs- und Grippeviren, aber auch Bakterien sein. Eine bakterielle Infektion kann auf Grund einer bereits vorhandenen Immunschwäche auftreten, ausgelöst zum Beispiel durch eine akute Herpes-Viren-Infektion, man spricht dann von einer Superinfektion (siehe oben, Mundfäule).
Schluckbeschwerden, Zungenbelag, Mundgeruch bei Rachenentzündung
Die Entzündung im Rachen verursacht per se einen schlechten Atem. Da Betroffene aufgrund der Schmerzen dazu neigen, kaum zu essen und zu trinken, verstärkt sich der Mundgeruch. Wird wegen der Schmerzen auf eine gründliche Zahnpflege verzichtet, kann das zu Zahnbelag und Zahnfleischentzündung (Gingivitis) führen. Die Zahnfleischentzündung kann ein gerötetes und geschwollenes Zahnfleisch verursachen, das bei Berührung schmerzt und blutet. Wer bei Schmutzgingivitis seine Zähne weniger putzt, weil es weh tut und das Zahnfleisch blutet, der macht es genau falsch. Die Zahnfleischentzündung wird man nur durch penible Zahnpflege wieder los. Auch Zungenbelag ist typisch bei einer Rachenentzündung, wobei es sich bei der weisslichen Schicht auf der Zunge nicht um Belag im eigentlich Sinne handelt, sondern um abgestorbene Hautzellen, die ohne mechanischen Abrieb durch das Kauen von harter Nahrung auf der Zunge verbleiben (Differentialdiagnose: Candidose).
Muss eine Rachenentzündung behandelt werden?
In den meisten Fällen heilt eine Pharyngitis innerhalb weniger Tage von alleine ab. Ob eine Behandlungsbedürftigkeit vorliegt, hängt vom Ausmaß der Entzündung und den Beschwerden ab. Bessern sich die Schmerzen nach einigen Tagen nicht, sollte ein Arzt aufgesucht werden. Bei bakterieller Infektion kann die Einnahme eines Antibiotikums nötig sein. Auch kann sich hinter einem geröteten Rachen und Halsschmerzen etwas anderes verbergen, als eine Rachenentzündung, zum Beispiel ein Candidose. Klingen die Beschwerden auch nach Wochen und Monaten nicht ab, kann es sich um eine chronische Pharyngitis handeln. In jedem Fall ist ein Arzt aufzusuchen. Liegt eine chronische Pharyngitis vor, kann es dafür verschiedene Auslöser geben:
Mögliche Ursachen einer chronischen Rachenentzündung
Die Entzündung des Rachens kann die Reaktion auf eine dauerhafte Reizung der Rachenschleimhaut sein. Die Ursachen können auf Umwelteinflüsse oder auf anatomische Gegebenheiten zurückzuführen sein.
- Reizung des Rachens durch
- – trockene Umgebungsluft, zb Heizungsluft,
- – Einatmen von Staub, zb durch die Arbeit auf einer Baustelle,
- – Rauchen,
- – Einatmen sonstiger Chemikalien,
- – (übermäßigen) Alkoholkonsum,
- – weitere.
- Dauerhafte Mundatmung durch
- – unbehandelte Allergie, allergischen Schnupfen,
- – Verkrümmung der Nasenscheidewand,
- – sonstiges.
Wird die Rachenschleimhaut dauerhaft gereizt, kann es zu Entzündungen des Rachens kommen.
Hand-Fuß-Mund Krankheit
Bei der Hand-Fuß-Mund-Krankheit handelt es sich um eine ansteckende Virusinfektion, die sich, wie der Name vermutet lässt, über Symptome auf Händen, Füßen und in der Mundhöhle äußert. Man ist nach durchgemachter Infektion nicht immun, sondern kann sich erneut anstecken. Wie bei einer Pharyngitis sind erster Anzeichen einer Infektion Abgeschlagenheit, ein allgemeines Krankheitsgefühl und Fieber. Das Zahnfleisch, die Zunge und die restliche Mundschleimhaut sind überzogen von roten Flecken, aus denen sich im weiteren Krankheitsverlauf schmerzhafte Geschwüre und Bläschen entwickeln. Platzen die Bläschen auf, kommt es du Wunden im Mund. Wenig später entwickeln sich rote Flecken auch auf Handflächen und Fußsohlen. Es können weitere Stellen des Körpers betroffen sein.
Ist die Hand-Fuß-Mund Krankheit gefährlich?
In der Regel verläuft die Erkrankung mild und heilt folgenlos innerhalb einer Woche aus. Es kommt bei nur etwa 20% der Infektionen überhaupt zu Symptomen, wobei die Krankheit auch ohne Symptome ansteckend ist. In seltenen Fällen treten Komplikationen wie eine Hirnhautentzündung oder der Verlust von Finger- oder Zehennägeln auf.
Syphilis: eine Geschlechtskrankheit, die sich auch im Mund zeigen kann
Bei der Syphilis (Lues) handelt es sich um eine in Stadien verlaufende Infektionskrankheit, die in der Regel durch ungeschützten Geschlechtsverkehr übertragen wird und sich auch über die Mundhöhle äußern kann. Die Krankheit wird durch Bakterien verursacht und kann durch Antibiotika geheilt werden. Ohne rechtzeitige Therapie können sich schwerwiegende gesundheitliche Schäden entwickeln.
Mundprobleme manchmal einziges Symptom der Syphilis
Syphilis verursacht verschiedene Symptome, die meist von alleine wieder abheilen. Angefangen mit einem kleinen Geschwür, dass sich an der Eintrittsstelle bildet, an der die Bakterien in den Körper gelangt sind. Die Übertragung erfolgt über kleinste Verletzungen von Haut und Schleimhaut. Die Krankheit kann daher nicht nur durch ungeschützten Geschlechtsverkehr übertragen werden, sondern auch z.B. durch Oralverkehr. Bildet sich ein kleines Geschwür nach Übertragung in der Mundhöhle, wird das in der Regel nicht mit einer Syphilis in Verbindung gebracht. Deswegen ist es oft der Zahnarzt, der die Diagnose stellt, wenn sich Patienten mit einer auffälligen Veränderung der Mundschleimhaut vorstellen.
Symptome im Mund bei Syphilis können sein:
- Kleine Knubbel, schmerzlose Geschwüre,
- schmerzhafte, aphtenähnliche Erosionen,
- Rötungen,
- weißliche Plaques,
- Schleimhautdefekte die bis ins Unterhautgewebe reichen, mit bis zu mehreren Zentimetern Durchmesser
In den meisten Fällen kommt es hierzulande nicht mehr zu einer schweren Form von Syphilis, da die Krankheit entdeckt wird, bevor ein spätes Stadium erreicht ist. Hat der Zahnarzt den Verdacht, dass es sich bei Mundschleimhautveränderungen um Symptome der Syphilis handelt, ist eine Überweisung zum Infektiologen oder Hausarzt für eine sichere Diagnose typisch. Die Bakterien sind über das Blut nachweisbar.
Auswirkungen von HIV/AIDS auf die Mundgesundheit
Das Humane Immundefiziens-Virus ist eine ansteckende und nicht heilbare Infektionskrankheit, bei der nach und nach die Abwehrzellen des Immunsystems durch das HI-Virus zerstört werden. Ohne Behandlung kommt es zu einer fortgeschrittenen Immunschwäche, bei der Betroffenen selbst harmlose Erreger zum Verhängnis werden können. Bei diesem Stadium der Krankheit spricht man nicht mehr von HIV, sondern von Aids. Eine eingeschränkte Immunabwehr betrifft den gesamten Körper, so auch die Mundhöhle:
Wie wirkt sich HIV/AIDS auf den Mund aus?
Im Mund kann sich die Krankheit als erstes bemerkbar machen. Die Mundhöhle ist ein Tummelplatz für Bakterien und zusätzlich Eintrittspforte für Erreger. Je schwacher das Immunsystem ist, desto schwerer die Schäden durch Bakterien, Viren, Pilze und Parasiten. Zahnfleischentzündung, Parodontitis, Mundschleimhautveränderungen und Pilzinfektionen (Soor) sind typische Leiden eines HIV-Infizierten. Sie entstehen nicht nur leichter, der Verlauf ist grundsätzlich auch schwerer, als bei gesunden Menschen.
Typische Probleme im Mund bei HIV-Patienten sind:
- Mundtrockenheit (Xerostomie),
- Nekrotisierend ulzerierende Gingivitis/Parodontitis,
- Mundsoor,
- Mundschleimhautveränderung, Leukoplakie,
- Mundgeschwüre,
- Mundkrebs,
- Ausbrüche von Herpes-Simplex: Herpesläsionen, Schmerzen
Zahnfleischentzündung und Parodontitis bei HIV/Aids
Bei schwachem Immunsystem erhöht sich die Wahrscheinlichkeit einer besonders schweren Parodontitis: der nekrotisierend ulzerierenden Parodontose (NUG/NUP-ANUG). Bei dieser besonders aggressiven Art der Entzündung kommt es sofort zum Gewebeverfall (Nekrose), was mit starken Schmerzen und allgemeinem Krankheitsgefühl verknüpft ist. Die ANUG ist auf eine Zerstörung des Zahnfleisches beschränkt, während bei der NUP auch tiefe Schichten des Zahnhalteapparates betroffen sind. Hier kommt es zu Knochennekrose (abgestorbenem Knochen) und raschem Zahnverlust.
Schwere Parodontitis, mit starkem Gewebeabbau und raschem Zahnverlust
= Behandlungsaussichten schlecht, Therapie kaum ansprechend, Symptombehandlung, schmerzstillende Maßnahmen
Stark ausgeprägte sekundäre Infektionen
Leiden bei HIV werden durch Mundprobleme verschärft
HIV-bedingte Zahn- und Mundprobleme können schmerzhaft sein. Besonders bei schwerer Parodontitis mit freiliegendem Knochen kommt es Kau- und Schluckbeschwerden und ausbleibender Zahnpflege. Es wird auf Essen, Trinken und sogar auf die Einnahme von (HIV-)Medikamenten verzichtet. Das alles führt zu einer Verschärfung der Problematik:
- ohne penible Zahnpflege schreitet der Zahnverfall und Gewebeabbau schneller voran,
- es kommt zu Unterernährung, Nährstoffmangel und Dehydrierung,
- ein Voranschreiten der Krankheit, mit kontinuierlicher Zerstörung der Abwehrzellen wird nicht aufgehalten.
Eine stetig schlechter funktionierende Immunabwehr führt zu stärker ausgeprägten Symptomen bei Sekundärinfektion, zu Aids und dem Tod.
Prognose für die Zahngesundheit bei HIV-Patienten
Je früher die Krankheit medikamentös behandelt wird, desto uneingeschränkter können Betroffene damit leben. Heilbar ist HIV nicht, jedoch kann das Immunsystem durch entsprechende Medikamente weites gehend stabilisiert werden. Die Mundhygiene sollte ernst genommen, und Kontrolltermine beim Zahnarzt eingehalten werden. Da die Ursache bei Mundtrockenheit, Parodontitis, Mundsoor, Herpes-Simplex und weiteren nicht therapiert werden können, wird versucht Schmerzen zu lindern und Symptome zu behandeln.
Der Einfluss von Covid-19 auf die Mundgesundheit
In der Liste ansteckender Krankheiten, die sich auch über die Mundhöhle manifestieren, sollte Covid-19 nicht fehlen. Zwar führt der Coronavirus nicht zu Wunden im Mund, jedoch betrifft ein typisches Symptom von Covid-19 auch die Mundhöhle: der Verlust des Geschmackssinns.
Geschmacksverlust bei Covid-19
Plötzlich nichts mehr zu riechen und zu schmecken ist ein Schock. Seit Beginn der Coronapandemie ist es als Leitsymptom der Virusinfektion fast normal geworden, seinen Geschmacks- und Geruchssinn vorübergehend zu verlieren. Dabei tritt der Geschmacksverlust unabhängig von einer verstopften Nase auf und es ist ganz unterschiedlich, für wie lange dieser Zustand anhält.
Schmecken nicht ohne Riechen: Geschmacksempfinden an Geruchssinn gekoppelt
Bei verstopfter Nase schmecken wir deutlich weniger. Das liegt daran, dass der Hauptteil von dem, was wir denken zu schmecken, in Wirklichkeit über unseren Geruchssinn wahrgenommen wird. Wird durch Coronaviren eine Entzündungsreaktion in der Nase ausgelöst, kommt es zum mehr oder weniger stark ausgeprägtem Geruchsverlust. Man geht davon aus, dass SARS-CoV genau die Nervenzellen in der Nase schädigt, die Gerüche wahrnehmen. Kein Wunder also, dass man dann weniger schmeckt. Unabhängig vom Geschehen in der Nase passiert durch Coronaviren noch mehr im Mund:
Corona verändern auch Mundgefühl, nicht nur Geschmackssinn
Wer nichts oder nur eingeschränkt schmecken kann, zum Beispiel durch eine verstopfte Nase bei Erkältung, nimmt dennoch Reize im Mund wahr: Schmerz, Druck und Temperatur. Während und nach einer Infektion mit Covid-19 sind bei manchen Betroffenen aber auch diese Reize (deutlich) schwächer ausgeprägt. Man geht von einem direkten Einfluss auf neuronale Mechanismen durch das Virus aus.
Wie lange schmeckt man nichts nach Coronainfektion?
Nach einer Infektion mit SARS-CoV-2 kann es weniger Wochen, einige Monate oder über ein Jahr dauern, bis Geruchs- und Geschmackssinn vollständig zurückgekehrt sind. Manchen Betroffenen hilft ein tägliches Riechtraining, zu Beispiel das Riechen an Parfum oder anderen extremen Gerüchen. Eine zuverlässige Behandlung der Störung gibt es allerdings nicht.
Mehr zu dem Thema Schmecken und Geschmacksverlust